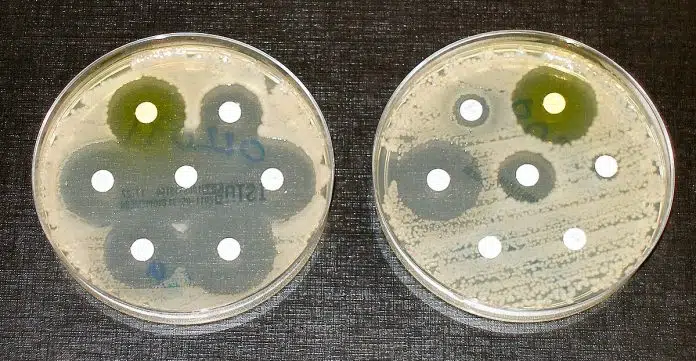
On parle de résistance lorsque l’usage des antibiotiques n’empêche quasiment plus les bactéries qui occasionnent des maladies, de se développer. Si malgré l’utilisation des antibiotiques, les microbes continuent de résister et de se développer, il importe donc de : comprendre d’où vient leur force pour qu’ils résistent aux antibiotiques. Comment une bactérie peut-elle résister aux antibiotiques ? Quelle résistance peut-elle être qualifiée de meilleure ? Découvrez dans cet article l’action de la résistance vis-à-vis des antibiotiques.
Plan de l'article
- Quels faits de résistance face aux antibiotiques ?
- Quelle est la meilleure résistance face aux antibiotiques ?
- Comment limiter la propagation face aux antibiotiques ?
- Les conséquences de la surutilisation des antibiotiques sur les résistances
- Les alternatives aux antibiotiques pour prévenir les infections et les résistances
Quels faits de résistance face aux antibiotiques ?
La résistance aux antibiotiques est une situation qui n’épargne personne, peu importe votre situation géographique. C’est en effet la résistance qui est la cause de plusieurs cas critiques à gérer dans les hôpitaux aujourd’hui. C’en est donc une menace assez grave qui pèse sur non seulement sur la sécurité alimentaire.
Lire également : Comprendre ADL et IADL : définitions, différences et importance en soins
Mais aussi sur la santé mondiale et sur le développement. Étant un fait naturel, si l’usage des médicaments prescrits pouvait être bien administré, le processus de traitement serait : mille fois amélioré. Parce que les antibiotiques deviennent incapables de traiter les infections, la pneumonie, la salmonellose, la tuberculose, on note : une augmentation des frais médicaux et une croissance du taux de mortalité.
Quelle est la meilleure résistance face aux antibiotiques ?
Pour parvenir à définir une meilleure résistance, il faut à priori chercher à comprendre les différentes résistances. Et ce, face aux antibiotiques avant de spécifier celle qui est la meilleure.
A découvrir également : Est-ce que les médecins ont un doctorat ?
La résistance acquise face aux antibiotiques
Une résistance est dite acquise face aux antibiotiques quand : une souche voire plusieurs d’une espèce bactérienne qui au départ était sensible à la prise des antibiotiques devient subitement résistante. C’est devenu un fait préoccupant au point où l’assurance maladie et les médecins imposent : des limites à la consommation des antibiotiques en France. C’est comme une mutation qui se fait dans les gènes de la bactérie. Conséquence, la bactérie échappe partiellement ou entièrement aux effets de la prise des antibiotiques. Maintenant, lorsque l’antibiotique élimine les bactéries non mutées, celles mutées (souche résistante) résistent et continuent de se propager. C’est un fait naturel qui se produit une chance sur un million, donc rarement. Pourtant, il a lieu régulièrement. C’est pourquoi tout patient doit respecter à la lettre les prescriptions des médecins liées à la prise des antibiotiques.
Résistance naturelle face aux antibiotiques
Une résistance est naturelle aux antibiotiques quand : toutes les souches sans exception d’une même espèce de bactérie résistent particulièrement à un antibiotique donné. En effet, il s’agit en particulier des bactéries impassibles face à l’administration de l’antibiotique. C’est l’exemple du bacille de la tuberculose qui résiste à plusieurs antibiotiques ; et donc sensible uniquement à certains antibiotiques bien connus. C’est là qu’intervient la notion du spectre d’activité : l’ensemble de toutes les espèces de bactéries sensibles à un antibiotique précis. Voilà la raison pour laquelle certains antibiotiques ne peuvent défendre certaines bactéries.
La meilleure des deux résistances face aux antibiotiques
Les deux résistances n’ayant pas les mêmes modes de fonctionnement, ce sera un peu difficile d’indexer la meilleure. Toutefois, nous pouvons dire que la résistance acquise est la meilleure résistance. Parce que, si les patients pouvaient suivre les conseils des médecins et aller au bout du traitement : la situation pourrait être mieux contrôlée que dans le second cas.
Comment limiter la propagation face aux antibiotiques ?
Pour limiter et réduire les impacts, il faut des mesures de sensibilisations pour que les toutes couches de la société : fassent un usage approprié des antibiotiques. En effet, pour prévenir voir combattre cette résistance des bactéries face aux antibiotiques, vous devez : prendre les médocs uniquement quand les professionnels de santé les prescrivent.
Hormis cet aspect, en tant que patient, vous devez prendre au sérieux les conseils des médecins et soignants. Et ce, toutes les fois que vous voulez utiliser un antibiotique. En plus, il est proscrit de ne jamais passer vos médocs d’antibiotiques à une tierce personne. Par ailleurs, lorsque vous êtes vous autorité politique, vous pouvez participer à combattre le développement de la résistance des bactéries.
Il suffit de mettre en place un plan d’ordre national sensibiliser et endiguer la résistance des bactéries face aux antibiotiques. Faire en sorte que les mesures pour la lutte et la prévention des infections se renforcent davantage. Enfin, favoriser la mise à disposition des médocs de qualités aux patients à des prix raisonnables.
Les conséquences de la surutilisation des antibiotiques sur les résistances
La surutilisation des antibiotiques entraîne une résistance accrue des bactéries. Effectivement, la résistance survient lorsque les bactéries développent des mécanismes pour se protéger contre les antibiotiques qui sont conçus pour les tuer ou inhiber leur croissance. Plus un antibiotique est utilisé fréquemment, plus il devient vulnérable à la résistance. Cela peut rendre difficile, voire impossible, le traitement de certaines infections.
La consommation d’antibiotiques inappropriée est l’une des principales causes de développement et de propagation d’infections par des bactéries multirésistantes. Il s’agit notamment de l’utilisation excessive d’antibiotiques, en particulier dans les pays où ils peuvent être achetés sans prescription médicale. Ce phénomène contribue largement au développement de ces super-bactéries qui font courir un risque aux patients infectés.
Les consommateurs ont aussi leur part de responsabilité dans cette situation critique : la non-observance du traitement prescrit par le médecin (arrêt prématuré du traitement), mais aussi l’exigence intempestive auprès du praticien d’un tel médicament sont autant de facteurs aggravants pouvant conduire à une hausse drastique du nombre de cas liés aux maladies multirésistantes.
Il faut noter que si rien n’est fait pour limiter la propagation face aux antibiotiques, cela pourrait avoir des conséquences dramatiques sur notre société en général et surtout sur notre système de santé publique déjà fragilisé par la pandémie actuelle. Les infections bactériennes pourraient devenir incontrôlables, entraînant une augmentation des taux de mortalité et un impact sur l’économie mondiale. Il est donc crucial d’agir rapidement en limitant la surconsommation et en sensibilisant les populations à ces risques majeurs pour notre santé et notre avenir collectif.
Les alternatives aux antibiotiques pour prévenir les infections et les résistances
Face à cette situation, de nombreuses recherches ont été menées pour trouver des alternatives aux antibiotiques traditionnels. Des solutions innovantes et prometteuses commencent à voir le jour dans la lutte contre les infections et les résistances bactériennes.
La première solution consiste en l’utilisation d’agents antimicrobiens naturels, tels que l’ail, le miel ou encore certains types d’huiles essentielles. Ces produits sont connus pour leurs propriétés antibactériennes qui permettent de prévenir et de traiter efficacement certains types d’infections bactériennes sans avoir recours aux antibiotiques classiques.
Une autre option consiste en la phagothérapie. Cette technique utilise des virus appelés phages qui s’attaquent directement aux bactéries responsables de l’infection. Les phages sont spécifiques à chaque type de bactérie, ce qui permet une action ciblée sur les seules bactéries nuisibles tout en préservant la flore intestinale du patient. Cette méthode est particulièrement intéressante car elle limite fortement le risque de développement futur d’une résistance aux traitements proposés.
Les chercheurs travaillent aussi sur un concept révolutionnaire : la thérapie génique. Il s’agit d’une approche prometteuse pour prévenir et traiter les infections causées par des pathogènes multirésistants. La thérapie génique implique l’introduction d’un gène spécifique dans les cellules humaines afin qu’il produise une protéine capable de combattre efficacement la maladie.
Les progrès de la recherche et le développement incessant de nouvelles technologies sont porteurs d’espoir dans la lutte contre les infections et les résistances bactériennes. Il faut souligner que l’utilisation des antibiotiques reste indispensable pour traiter certaines maladies graves. Il faut poursuivre les efforts en faveur d’une utilisation raisonnée des antibiotiques tout en explorant toutes les pistes alternatives possibles pour prévenir leur propagation et limiter l’apparition de souches multirésistantes.