Oubliez tout ce que vous pensiez savoir sur la sinusite : la réalité est bien plus subtile, et souvent bien plus têtue que la simple gêne passagère du rhume classique. Derrière une obstruction nasale persistante ou une toux inexpliquée, la sinusite chronique s’installe parfois sans bruit, mais avec une opiniâtreté redoutable. Reconnaître ses signes et poser le diagnostic juste, c’est ouvrir la porte à une prise en charge qui change vraiment la donne.
Mémoires physiologiques
Le nez, ce filtre discret, gère à la fois la respiration, la défense contre les contaminants aériens et la perception des odeurs. Chaque jour, il traite plus de 10 000 litres d’air, qu’il prépare méticuleusement avant d’atteindre nos poumons. Les sinus ? De véritables cavités silencieuses dont l’équilibre dépend de la muqueuse qui les tapisse et du bon fonctionnement de leur ouverture, l’ostie. Leur structure détaillée ne sera pas abordée ici, mais reste accessible dans la littérature spécialisée.
La muqueuse sinusienne est composée d’un épithélium respiratoire particulier : les cellules muqueuses y sont nombreuses, compensant la rareté des glandes séro-muqueuses du tissu sous-jacent. Cette muqueuse assure aussi des échanges gazeux, absorbant l’oxygène et éliminant le CO2. Les valeurs mesurées en boucle fermée donnent en moyenne 2,2 % de CO2 et 17,5 % d’O2.
La température et l’humidité dans les sinus restent remarquablement stables, proches de la saturation, avec une pression équivalente à celle de l’extérieur. Un reniflement peut faire grimper la pression jusqu’à 200 mm H2O dans les sinus. Le renouvellement de l’air, entre 9 et 30 minutes, assure une compensation efficace des échanges à travers la muqueuse. Mais que ce soit par infection, inflammation ou obstruction, ces fonctions peuvent vite être perturbées. C’est là que la pathologie s’invite.
Symptomatologie clinique et orientation diagnostique
En consultation ORL, on rencontre globalement deux profils de patients : d’un côté, ceux qui arrivent sans aucun symptôme mais chez qui une anomalie a été révélée à l’imagerie ; de l’autre, ceux qui souffrent déjà de manifestations bien réelles. Pour les premiers, le défi consiste à traquer la moindre gêne susceptible d’orienter vers un diagnostic. Pour les seconds, il s’agit de relier précisément leurs symptômes aux images radiologiques.
Au cours de l’examen, plusieurs signes doivent être recherchés : obstruction nasale, écoulement nasal (antérieur ou postérieur), altération de l’odorat, douleurs faciales, toux (qu’elle soit sèche ou productive), éternuements, démangeaisons nasales ou pharyngées, saignements de nez, voire otite. À chaque diagnostic, son lot de symptômes associés.
Le croisement entre l’ensemble des signes cliniques et un examen endoscopique minutieux permet au spécialiste d’établir une orientation claire et de proposer un traitement adapté. L’objectif ici : mettre en lumière l’approche ORL face à la dysfonction naso-sinusienne chronique (DNSC).
Quand les troubles de l’odorat sont au premier plan, il faut analyser leur nature : quantitatifs (hyposmie, anosmie) ou qualitatifs (cacosmie, parosmie, phantosmie). La perception d’odeurs désagréables (cacosmie) peut signaler une origine naso-sinusienne (comme une sinusite dentaire ou un aspergillome) ou digestive (reflux gastro-œsophagien).
Les causes d’hyposmie ou d’anosmie sont multiples. Parmi elles, quatre ressortent particulièrement :
- La polypose naso-sinusienne reste la plus fréquente, perturbant le passage de l’air et nuisant à l’odorat, repérable lors de l’endoscopie.
- Les troubles de l’odorat qui suivent une rhinite allergique (ou non allergique) sont connus, même si leur fréquence exacte reste difficile à chiffrer.
- Après une infection virale des voies respiratoires, la perte d’odorat est la cause mondiale la plus courante d’hyposmie. Elle touche surtout les femmes de 50 à 60 ans et, faute d’amélioration dans l’année, tend à devenir définitive.
- Les atteintes centrales, comme dans la maladie d’Alzheimer, se manifestent parfois très tôt par une anosmie progressive, en particulier avant 65 ans.
La rhinorrhée postérieure, ce fameux écoulement ressenti au fond de la gorge, est une cause fréquente de consultation. Elle peut s’accompagner de troubles pharyngés (picotements) ou laryngés (voix rauque, toux). Si l’écoulement est antérieur, sa nature (séreux, purulent…) guide le diagnostic. Chez les personnes âgées, une rhinorrhée claire majorée par le froid relève d’un trouble neurovégétatif, soulagé parfois par l’ipratropium.
Quand la rhinorrhée séreuse s’associe à des éternuements, des démangeaisons et des yeux larmoyants, on évoque une rhinite allergique chronique. Sa forme persistante se définit par des symptômes présents plus de 4 jours par semaine ou plus de 4 semaines par an. Les tests cutanés permettent d’identifier les allergènes en cause. Le traitement combine souvent antihistaminiques, sprays corticoïdes et parfois désensibilisation.
L’obstruction nasale domine les motifs de consultation. Gêne unilatérale ou bilatérale, partielle ou totale, elle perturbe le quotidien, l’effort physique et s’aggrave parfois en position allongée. Chez les ronfleurs, il faut rechercher les signes d’apnée du sommeil (échelle d’Epworth) et, si besoin, prescrire un enregistrement nocturne. Selon les résultats, plusieurs options, du traitement ventilatoire à la chirurgie, peuvent être envisagées ; la gestion du poids n’est jamais à négliger.
Les douleurs faciales ou maux de tête sans autre signe nasal posent la question de leur origine. Si le scanner montre des opacités sinusiennes, il faut une analyse fine pour ne pas s’égarer. Migraine, névralgie, algie vasculaire de la face, hémicrânie paroxystique, syndrome SUNCT… Autant d’origines à différencier pour cibler le traitement, qui pourra inclure anti-inflammatoires, calcium-bloquants ou antiépileptiques selon le cas. Parfois, une origine dentaire ou un problème de l’articulation temporo-mandibulaire sont en cause, et l’avis d’un dentiste devient précieux.
Autre motif couramment rencontré : l’épistaxis. Ici, la démarche diagnostique change. Souvent, une petite zone vasculaire anormale suffit à expliquer le saignement, et une cautérisation, chimique ou électrique, règle le problème. L’examen endoscopique s’impose néanmoins pour confirmer la source, et une vérification de la tension artérielle ou du bilan de coagulation doit être envisagée, surtout chez les patients sous anticoagulants.
Endoscopie de la cavité nasale
L’exploration de la cavité nasale reste l’étape de base pour toute pathologie rhino-sinusienne. Les avancées technologiques (optique, imagerie, rhinomanométrie, étude de la clairance mucociliaire, etc.) ont transformé l’examen, désormais plus précis et informatif.
L’endoscopie nasale, incontournable pour l’ORL, fait suite à un examen minutieux et à une rhinoscopie. Elle aide à distinguer un problème de structure d’un trouble fonctionnel. Dans les pathologies fonctionnelles, elle révèle les signes d’inflammation (œdème, pus, croûtes) et leur localisation.
Cette procédure se réalise avec une fibre optique souple ou une optique rigide, et l’endoscopie vidéo numérique gagne du terrain. L’examen, sous anesthésie locale associée à un vasoconstricteur, optimise le confort et la visibilité.
Le nasofibroscope, flexible et fin, ne permet pas d’intervention associée lors de l’examen. L’optique rigide, par contre, offre une image de meilleure qualité et laisse une main libre pour aspirer ou prélever au besoin.
L’endoscopie permet de scruter l’état de la muqueuse, la présence d’œdèmes, de croûtes, ou de sécrétions (séreuses, purulentes, sanglantes). Chaque cavité nasale est explorée avec rigueur : cloison, cornets, voûte, récessus, méats. Il est parfois nécessaire de repousser délicatement le cornet moyen pour accéder au méat moyen, lieu de drainage principal de certains sinus.
L’examen se complète par l’exploration du nasopharynx et des trompes auditives, dont le dysfonctionnement peut expliquer certains troubles, notamment chez les plongeurs.
La photomie des sinus maxillaires, autrefois utilisée, a presque disparu face à la supériorité des techniques actuelles.
À l’issue de l’examen clinique et endoscopique, le praticien dispose d’arguments solides pour poser un diagnostic, distinguer les atteintes diffuses des localisées et orienter la prise en charge.
Imagerie
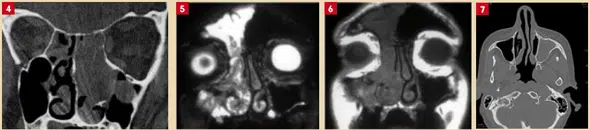
L’imagerie (scanner des sinus, dentascan, IRM) occupe une place de choix pour préciser le diagnostic, sans pour autant supplanter l’examen clinique et endoscopique. Les indications d’imagerie sont guidées par les données recueillies et les particularités de chaque cas. Parfois, la corticothérapie récente peut brouiller l’interprétation des images, d’où l’intérêt d’une bonne coordination entre cliniciens et radiologues.
Les protocoles modernes permettent des reconstructions multiplanaires (axiales, coronales, sagittales) et même des vues panoramiques pour des situations dentaires particulières. En cas de suspicion tumorale, l’IRM avec injection de gadolinium précise les relations avec les structures voisines et distingue tumeurs et inflammations.
Le scanner offre une cartographie fine des sinus et de leurs rapports avec les structures orbitales, vasculaires ou nerveuses. Les reconstructions 3D aident à visualiser les variations anatomiques et à anticiper les risques chirurgicaux.
L’examen évalue la perméabilité nasale, la position de la cloison, l’hypertrophie des cornets, la présence de concha bullosa, de synéchies ou d’anomalies osseuses. Les zones de drainage, comme le complexe ostioméatal, sont passées au crible, car leur obstruction favorise l’infection.
Il arrive que des opacités constatées à l’imagerie ne correspondent à aucun symptôme. Un kyste muqueux du sinus maxillaire, par exemple, se présente souvent comme une image ronde et homogène, sans retentissement sur les parois osseuses. Ce type de découverte nécessite une vérification ORL, essentielle notamment avant un projet d’implant dentaire dans la région.
La présence d’une hypertrophie radiologique des cornets inférieurs, si elle s’accompagne d’obstruction nasale persistante, oriente vers une rhinite hypertrophique chronique, à traiter par corticoïde local et éventuellement cautérisation.
La gestion se complique si des épisodes répétés de « sinusite » ou des signes d’obstruction du complexe ostioméatal sont rapportés, des traitements prolongés, parfois généraux, sont alors envisagés. Mais parfois, seule une intervention sur le méat moyen permet de restaurer la ventilation. Dans tous les cas, la collaboration entre spécialistes demeure la clé d’une prise en charge sûre et efficace.
Dans certains cas, seul un examen anatomopathologique tranche, comme pour le diagnostic de papillome inversé : une tumeur bénigne, à croissance lente mais à potentiel malin. L’endoscopie repère une lésion évocatrice, l’imagerie précise son extension, et le traitement repose sur une exérèse large. La surveillance est impérative en raison des récidives fréquentes.
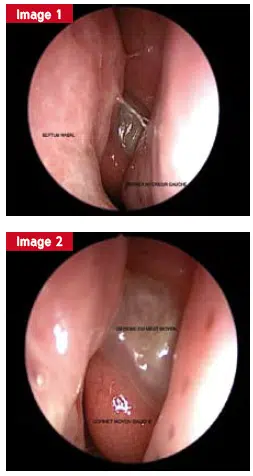
Une opacité complète du sinus maxillaire associée en endoscopie à une masse translucide dans le méat moyen peut faire suspecter un polype antrochoanal, tumeur bénigne à traiter par voie endoscopique. La mucocèle, pseudokyste sécrétoire, progresse lentement, provoque des déformations et se repère à l’imagerie par son aspect expansif. Là encore, la chirurgie s’impose.
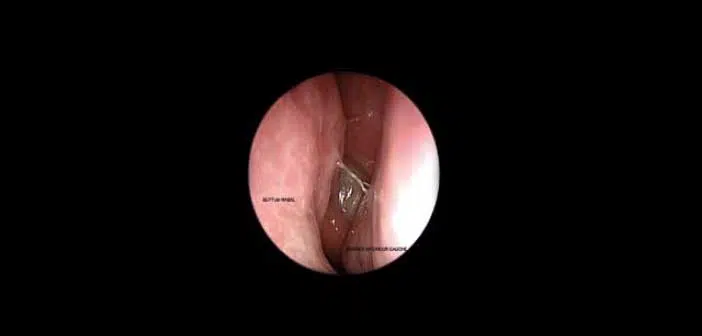
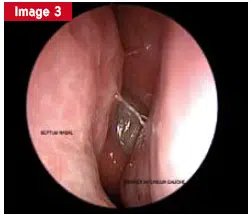
La figure illustre un cas d’obstruction nasale unilatérale persistante, liée à un gonflement muriforme visible en endoscopie, révélant un papillome inversé. L’IRM met en évidence l’aspect spécifique de la lésion. Un polype antrochoanal, quant à lui, se manifeste par une obstruction nasale chronique et une rhinorrhée persistante, nécessitant une exérèse complète pour éviter les récidives.
D’autres diagnostics doivent être évoqués devant une image radiologique anormale ; il s’agit ici de présenter les plus fréquents, sans prétendre à l’exhaustivité.
Diagnostic étiologique
Après la consultation et l’examen endoscopique, l’association avec l’imagerie permet dans la majorité des situations de cerner la cause. D’autres investigations spécifiques s’ajoutent au besoin. Les pathologies naso-sinusiennes se classent selon leur évolution (aiguë ou chronique), leur extension (localisée ou diffuse), ou selon la bénignité ou la malignité du processus. Au quotidien, la corrélation entre l’aspect endoscopique (œdémateux, purulent, croûteux) et les images radiologiques guide la démarche du spécialiste.
Les atteintes œdémateuses, souvent bilatérales, évoquent en premier la polypose naso-sinusienne (PNS) ou la rhinosinusite chronique œdémateuse (RSCO). La polypose, maladie inflammatoire chronique, se caractérise par la présence de polypes visibles à l’endoscopie. Selon leur extension, trois stades sont décrits. Il faut rechercher des signes d’asthme associé et, si nécessaire, réaliser des explorations fonctionnelles respiratoires à la recherche d’une hyperréactivité bronchique.
L’évaluation radiologique doit être faite hors période de surinfection et, si possible, avant toute corticothérapie générale. Dans les formes précoces, l’examen normal peut être trompeur, mais la présence d’opacités bilatérales des cellules ethmoïdales oriente vers une ethmoïdite chronique. L’hyperéosinophilie des sécrétions nasales, en l’absence d’allergie, évoque une rhinite non allergique avec éosinophilie (NARES) ou une ethmoïdite éosinophile chronique.
Le traitement repose sur une corticothérapie locale prolongée, souvent sur un an. Sans cette prise en charge, des poussées répétées favorisent l’apparition de polypes. La reconnaissance du syndrome de Widal, triade associant polypose, asthme et intolérance à l’aspirine/anti-inflammatoires non stéroïdiens, s’avère capitale pour ajuster le suivi.
En opposition, la pathologie purulente peut être unilatérale ou bilatérale. La localisation de l’écoulement purulent aide à identifier la source : un écoulement sous le cornet moyen évoque une atteinte du sinus maxillaire, ethmoïde antérieur ou frontal ; du pus visible dans le récessus sphénoïdal oriente vers le sphénoïde ou l’ethmoïde postérieur. Le prélèvement bactériologique n’est utile qu’en cas de chronicité, avec un protocole d’échantillonnage rigoureux.
Devant une rhinorrhée unilatérale, mucopurulente, associée à une obstruction nasale et une cacosmie, il faut envisager une origine dentaire. Le scanner montre alors un remplissage partiel ou total du sinus maxillaire, souvent accompagné d’une atteinte ethmoïdale. Un granulome apical ou un kyste radiculo-dentaire sur une prémolaire ou une molaire confirme la piste. Des causes moins fréquentes existent : migration d’un corps étranger (matériau d’obturation, racine dentaire, implant), communication bucco-sinusienne ou aspergillome sinusien, souvent en lien avec des soins dentaires récents.
Dans un tiers des cas d’aspergillome, la cause est purement environnementale, liée à la pénétration de spores. L’imagerie peut révéler des calcifications ou une opacité hétérogène ; l’analyse mycologique et anatomopathologique confirme le diagnostic.
Lorsque la suppuration persiste malgré des traitements répétés, il faut rechercher une mucoviscidose, une dyskinésie ciliaire, ou une immunodéficience. Une bronchorrhée associée doit amener à réaliser un scanner thoracique pour explorer les bronches.
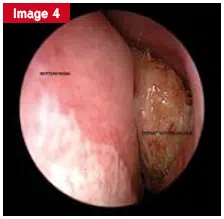
La pathologie croûteuse, moins fréquente, se manifeste par des lésions localisées ou diffuses. Selon l’étendue, des biopsies sont systématiquement réalisées pour rechercher une maladie systémique (sarcoïdose, granulomatose, etc.) ou une cause tumorale. Parfois, l’origine est iatrogène, à la suite d’une intervention chirurgicale excessive ou d’une exposition professionnelle à certains toxiques.
La photo illustre une atteinte croûteuse de la cavité nasale, témoignage de ces formes atypiques.
Perspectives
Tout l’enjeu du diagnostic est de relier la plainte du patient, l’examen clinique et les images obtenues, pour comprendre la mécanique sous-jacente et cibler enfin la cause réelle. En matière de traitement, qu’il soit médical ou chirurgical, l’objectif reste de restaurer une fonction nasale et sinusienne optimale, loin du simple soulagement temporaire.
Cette exigence de précision et de collaboration entre spécialistes, ORL, dentistes, pneumologues, allergologues, ouvre la voie à des traitements adaptés et, si besoin, à des interventions ciblées (septoplastie, chirurgie de la valve nasale, ouverture des sinus). Le nez retrouve alors, sinon un silence parfait, au moins la promesse d’une respiration libérée.
Bibliographie
1. P.Eoly, M.C.Nollevaux, B.Bertrand « Physiologie des sinus paranasaux ». Otorhino-laryngol, Ed. Techniques, EMC (Paris, France), 20416 A10, 2005.
2. Jankowski R. « Dysfonctionnement chronique de la nasosine. Rapport de la Société Française d’Otorhinolaryngologie et Chirurgie du Visage et du Cou. 2006. »
3. Coquine C. « Obstruction nasale. Rapport de la Société Française d’Otorhinolaryngologie et Chirurgie du Visage et du Cou. 1996. »
4. Bonfils P., Jankowski R., Werner A. « Les dysosmies d’origines naso-sinusienne. Revue de la Littérature. Ann Otolaryngol Chir Cervicofac 2001 ; 118:131 -142 »
5. Henkin R., Larson A., Powell R. « Hypogueusia, dysguusie, hyposmie et dysosmie après infection grippale. Ann Otol 1985 ; 84:672 -82 »
6. « Rhinite allergique et ses effets sur l’asthme (ARIA) 2008. European Journal of Allergy and Clinical Immunology, 2008 ; Supplément 86 : Volume 63 »
7. « La Classification internationale des troubles des maux de tête 2e édition (ICHD-II) 2004 »
8. Shankar L., Evans K. « Atlas de l’imagerie paranasale 2e édition Barnes & Noble »
9. Bhattacharyya N. « Les kystes de rétention du sinus maxillaire reflètent les phénomènes sinus obstructifs » Arch Otolaryngol Head Neck Surg, 2000:126:1369 -72
10. C. Vilain, Fontanel JP., Peynegre R. « La nasosinusienne polypose. Rapport de la Société Française d’Oto-rhino-laryngology et de Chirurgie de la Face et du Cou. 2000. »
11. Bertrand B., Rombaux P., Eloy P., Reychler H. « Sinusite d’origine dentaire. Acta Otorhinolaryngol Belg. 1997 ; 51 (4) :315-22 »
12. Yoskovitch A., Braverman I., MJ noir. « Papillome sur mesure sinonasale. Le Journal d’oto-rhino-laryngologie. 1998 ; 27 (3) :122-6 »
13. Buchwald C., Larsen A. « Chirurgie endoscopique des papillomes inversés sous guidage par image. Oto-rhino-laryngologie Chirurgie de la tête et du cou. 2005 ; 132 (4) : 602-7 »
Alobid I., Guilemany JM., Mullol J. « Manifestations nasales des maladies systémiques. Curr Allergie Asthme Rep 2004 ; 4 (3) :208-16 »